A Implantodontia tem se aperfeiçoado para aprimorar suas características biológicas e mecânicas. Contudo, o grande desafio atual é oferecer tratamento reabilitador estético, duradouro e que possibilite manutenção das estruturas circunvizinhas, tais como o tecido ósseo e a mucosa, onde esse equilíbrio depende de diversos fatores, entre eles, o tipo de interface protética. Os primeiros implantes desenvolvidos apresentavam uma junção externa por sobreposição hexagonal; no entanto, vários relatos clínicos descrevem complicações que resultaram em afrouxamento de parafusos e, até mesmo, fraturas de componentes protéticos e implantes. Para diminuir essas falhas mecânicas, foram desenvolvidas conexões de encaixe interno, sendo hexagonais, triangulares, octogonais ou cônicas. Com o advento e maior opção de interfaces protéticas para planejamento reabilitador, faz-se necessário melhor conhecimento sobre suas características biomecânicas e longevidade. Palavras-chave: Implantes dentários. Biomecânica. Falha de prótese.
Introdução
Um dos grandes desafios da Implantodontia atual é obter um sistema de conexão entre implante e prótese dentária que satisfaça as necessidades biomecânicas e estéticas, seja de fácil manuseio, que resista às cargas funcionais mastigatórias e que possua aceitável longevidade clínica. Devido à grande versatilidade de tipos de implantes e interfaces protéticas, compete ao clínico escolher o mais indicado para cada planejamento, levando em conta as características biomecânicas do sistema de implantes dentários, sua experiência, preferência pessoal e custo final ao paciente.
Após a osseointegração do implante, é conferido ao tipo de conexão protética dar estabilidade à prótese, e a isso são delegados todos os esforços da longevidade do tratamento implantológico e protético1. O desenho da plataforma protética do implante deve: (I) facilitar o desenvolvimento fisiológico do contorno gengival para obter um aspecto natural das coroas protéticas; (II) o resultado estético final deve ser aceitável; (III) apresentar longevidade clínica; e (IV) promover restaurações funcionais assemelhando-se aos dentes naturais2.
Entre os fatores de risco para os implantes osseointegráveis estão os fatores biológicos, estéticos, funcionais e mecânicos. Os fracassos biológicos são complicações que podem levar à ausência de osseointegração dos implantes e a inflamações na mucosa peri-implantar. A não-osseointegração pode resultar em mobilidade, dor e/ou perda óssea peri-implantar, cujo diagnóstico etiológico é multifatorial, podendo ser proveniente de contaminação bacteriana, da qualidade ou quantidade óssea insuficiente, de cirurgia traumática, de presença de forças excessivas sobre o implante no período de osseointegração, entre outros. Inflamações na mucosa que circunda os implantes dentários podem resultar em mucosite e peri-implantite. A mucosite ocorre quando o controle da placa bacteriana peri-implantar é deficiente e quando há presença de perda óssea associada à flora patogênica, chamada de peri-implantite3. Os fracassos funcionais são relacionados com a fonação e posição lingual, onde, por sua vez, a passagem de ar entre os dentes/prótese pode criar dificuldades fonéticas, e que próteses implantossuportadas na mandíbula ou maxila com infraestrutura envolvendo o espaço lingual podem levar a desconforto4.
A determinação da etiologia da fratura de implantes e componentes protéticos e seu tratamento podem ser complexos. As causas podem ser divididas em três categorias5: (I) defeitos de desenho do implante ou do material; (II) próteses sem encaixe passivo e (III) sobrecarga mastigatória fisiológica ou patológica. Em implantes que utilizam interface protética externa, o afrouxamento do parafuso é, muitas vezes, observado antes de ocorrer falhas no sistema de retenção, além disso, é frequentemente observada perda óssea angular ao redor dos implantes fraturados. As falhas mecânicas nos implantes dentários têm sido associadas à instabilidade da junção implante/prótese, onde alguns autores relatam que complicações biomecânicas podem reduzir a vida útil das próteses implantossuportadas e, até mesmo, dos implantes dentários, sendo a maioria dessas complicações observadas em reabilitações unitárias, tanto na região anterior quanto posterior1,6. Essa revisão de literatura aborda características biomecânicas de implantes dentários que utilizam os tipos de interfaces protéticas externa e interna.
Revisão de Literatura
Implante de interface protética externa
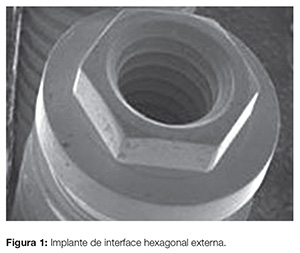
No início dos anos de 1960, Per-Ingvar Brånemark e colaboradores iniciaram o desenvolvimento de um sistema de implante dentário endósteo, cuja função e longevidade clínica dependiam de uma ancoragem “direta” ao osso, denominada osseointegração7. Esse tipo de implante, do qual derivam os atuais sistemas de implantes dentários, possuem dois componentes principais: o implante de forma cilíndrica ou cônica, constituído por titânio comercialmente puro e um componente protético que sustenta a prótese dentária. Ao longo dos anos, a reabilitação com implantes dentários endósteos se efetivou como sendo uma modalidade terapêutica segura e bastante previsível para as ausências dentárias parciais ou totais. A utilização dos sistemas de implantes com conexões hexágono externo se tornou popular, sendo muito utilizado na Implantodontia, talvez por ser o sistema precursor da osseointegração e também por ser o tipo de implante mais divulgado, tornando-o popular entre os cirurgiões dentistas (Fig. 1).
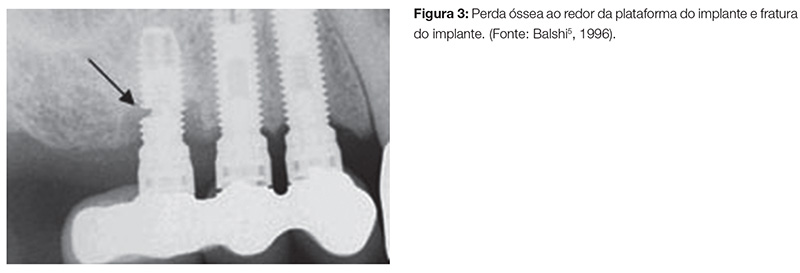
Entre as vantagens desse tipo de interface, estão a possibilidade de abordagem em dois estágios cirúrgicos, presença de mecanismo antirrotacional, reversibilidade e, principalmente, compatibilidade da plataforma de encaixe protético entre marcas diferentes. As principais desvantagens seriam micromovimentos devido à pouca altura do hexágono, afrouxamento e/ou fratura do parafuso protético (Fig. 2); espaço entre o implante e o pilar possibilitando percolação de fluidos de microrganismos que, por sua vez, causam reabsorções ósseas ao redor da região cervical do implante (Fig. 3). Estudos clínicos5,8-11 encontraram de 30,7 a 49% de desapertos em parafusos protéticos de implantes de interface externa.
Implante de interface protética interna
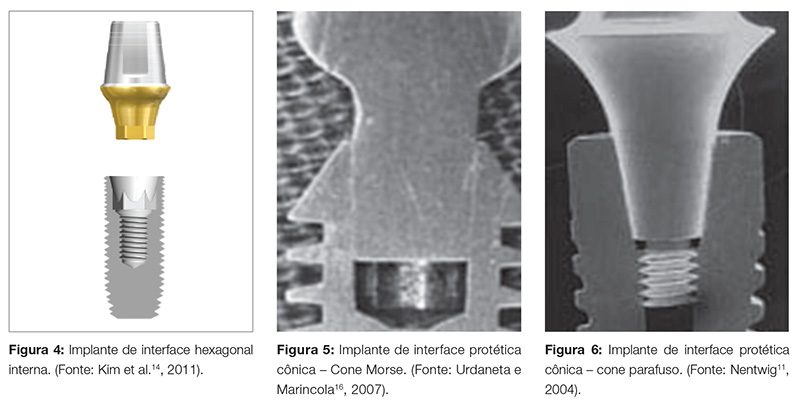
Com o surgimento das interfaces protéticas internas (hexagonais, triangulares, octogonais e cone parafuso), houve uma melhora na adaptação entre os conectores por estabelecer uma interposição do pilar protético com o implante, oferecendo maior estabilidade e efeito antirrotacional. Também observou-se maior resistência e distribuição das cargas oclusais, tornando-as mais adequadas para restaurações unitárias do que as conexões externas. Como desvantagem, observa-se fragilidade das paredes do implante, dificuldades de ajustar divergências de angulação entre implantes no momento da reabilitação e ocorrência de afrouxamento dos parafusos protéticos nas conexões hexagonais internas4,12,13,14 (Fig. 4).
A interface protética interna Cone Morse é baseada no princípio mecânico de “cone dentro de cone”, o qual proporciona grande atrito de contato entre as superfícies, sendo frequentemente utilizado nas diversas áreas da Engenharia e Saúde. Esse sistema de conexão teve origem no século XIX e foi desenvolvido por Stephen Ambrose Morse, em 1864. Esse conceito de encaixe por Cone Morse, na Implantodontia, foi introduzido em 1985 por Thomas D. Driskell, pela empresa Bicon, nos Estados Unidos, e alguns autores15,16 estudaram seu comportamento biomecânico. A junção do componente protético ao implante é conseguida a partir de uma força de compressão aplicada sobre o pilar protético, intruindo-o no implante, onde a estabilidade do conjunto é dada por fricção, que é determinada como solda fria (propriedade mecânica definida como um aumento no torque de afrouxamento em relação ao torque de aperto). Desde 1997, a Associação Brasileira de Normas Técnicas (ABNT) regulamenta as conexões e equipamentos mecânicos, entre eles, os que utilizam a conexão Cone Morse, por meio da Normativa 1119, que estabelece que para ser considerado Cone Morse a somatória dos ângulos internos dos componentes devem ser menor que 3,014º de divergência17. Sendo assim, o sistema de implantes dentários cônicos que apresentam angulações da interface protética menor que 3,014° são considerados Cone Morse “real”, onde não utilizam parafuso como meio auxiliar de retenção protética (Fig. 5), e implantes de interface protética cônica que apresentam angulação maior que 3,014° são considerados cone parafuso, dependentes de parafuso para sua retenção protética17,18 (Fig. 6).
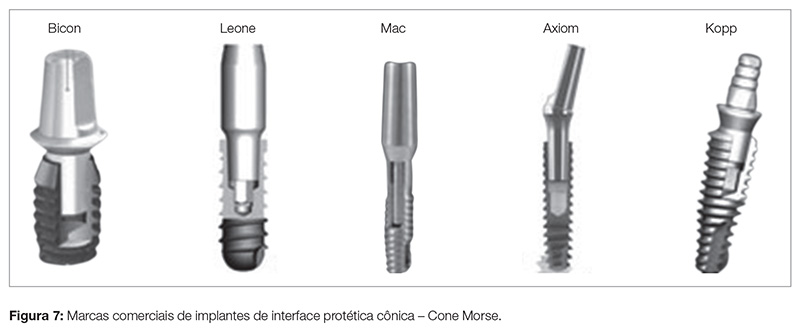
Os sistemas de implantes dentários Cone Morse são denominados autotravantes, pois utilizam exclusivamente a retenção friccional para dar estabilidade e retenção protética. São representados pelos sistemas de implantes dentários Bicon (Boston, EUA); Leone (Itália); Ma (Itália), Axiom (França) e Sistema Friccional Biológico Kopp (Curitiba/PR), sendo que esse último utiliza conicidade entre suas paredes de 2,54° e comprimento do cone interno de 3mm, levando ao efeito friccional de retenção do componente protético (Fig. 7).
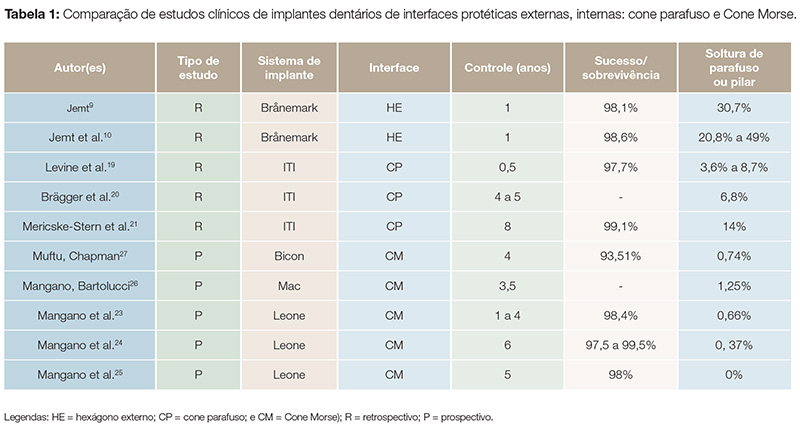
Os sistemas de conexão interna cônica, cone parafuso e Cone Morse têm apresentado melhores desempenhos clínicos. Essas interfaces facilitam o posicionamento dos pilares, oferecem maior estabilidade e efeito antirrotacional, proporcionam maior resistência e distribuição das cargas oclusais, sendo que vários autores2,14,19,20,21 avaliaram os implantes cone parafuso, com o afrouxamento do parafuso ficando entre 3,6 e 14%. O sistema Cone Morse é pouco estudado em relação aos outros tipos de conexões, porém, entre os estudos realizados, a maioria relata a resistência à soltura de componentes protéticos22-25, transmissão de micromovimentos da conexão implante/pilar em ensaio com elementos finitos e estudos clínicos que abordam complicações mecânicas16,26,27. A Tabela 1 apresenta alguns estudos clínicos prospectivos e retrospectivos que avaliaram a sobrevivência de reabilitações protéticas unitárias, utilizando implantes de interfaces externa, cone parafuso e Cone Morse.
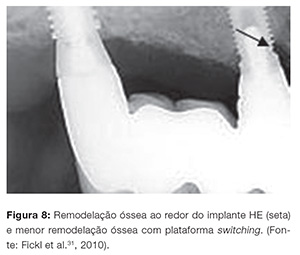
Os implantes Cone Morse apresentam algumas vantagens, como simplicidade na técnica de confecção da prótese, por não existir parafuso conectando o implante ao sistema protético; seu componente protético (munhão sólido) pode ser customizado preparando-o como se fosse um dente para receber uma prótese convencional cimentada ou ser aplicado material estético sobre o mesmo, tornando-o uma prótese coroa-munhão-interada16,28. O perfil cervical do componente protético é reduzido em relação à plataforma do implante (plataforma switching), favorecendo a personalização de um perfil de emergência protético semelhante ao do elemento dentário e, com isso, melhor estética gengival no perfil de emergência da prótese29. A maior vantagem biomecânica dos implantes com configuração de plataforma switching nos implantes dentários, segundo alguns autores29, seria menor estresse ao nível da cervical do implante, resultando em melhor distribuição das forças mastigatórias ao tecido ósseo. Um estudo prospectivo28 avaliou a altura da crista óssea em torno dos implantes dentários com plataforma switching, que apresentaram significativamente menor perda óssea quando comparados com os implantes de configuração padrão, caracterizando menor remodelação óssea nos implantes (Fig. 8).
Outros autores30 evidenciaram uma diminuição na infiltração de microrganismos na interface implante/intermediário, o que reduz odores desagradáveis e possíveis remodelações ósseas ao redor da plataforma do implante. Apesar da força mastigatória gerar movimentos oclusais de flexão e tração, que podem interferir negativamente na retenção do pilar, a força oclusal de compressão atua na direção de inserção do pilar protético, favorecendo uma autoativação em implantes de interface cônica12.
Discussão
Em geral, a desaparafusagem e fratura de componentes protéticos são atribuídos à sobrecarga oclusal e pilares protéticos desajustados, com a maioria dessas complicações se encontrando nos sistemas de conexão externa. A introdução do sistema de conexão interna cônica apresenta uma menor incidência de tais problemas, pois se baseiam em uma junção implante/pilar com pressão no interior dos implantes, tornando a conexão mais segura13
O desgaste, afrouxamento e fratura de parafusos protéticos são os insucessos mecânicos de maior frequência em próteses implantossuportadas de interface protética externa, onde desapertos dos parafusos podem variar de 30,7 a 49% das próteses maxilares ou mandibulares, sendo mais significativos na maxila9,10. Foi observado que a maioria dos pacientes apresentou afrouxamento dos parafusos protéticos antes da ocorrência de fratura5. Outros autores8 relatam que o comprimento dos hexágonos externos pode influenciar a resistência e estabilidade na interface implante-conector. Assim, o hexágono externo de maior comprimento demonstrou melhor desempenho na resistência a esforços mecânicos e melhorou a estabilidade mecânica dos implantes dentários.
Em um estudo retrospectivo19 em que foram instalados 174 implantes cone parafuso ITI (Straumann) para reconstrução de dentes unitários, constatou-se incidência de 8,7% de afrouxamento do parafuso protético e somente uma taxa de 3,6% de ocorrência em afrouxamento de pilares sólidos cônicos. Em outro estudo11, analisaram a instalação de 5.439 implantes cone parafuso Ankylos (Friadent), desses, 943 implantes foram inseridos em regiões de perdas dentárias unitárias. No período de controle pós-tratamento de, aproximadamente, seis anos houve 13 falhas, alcançando 98,7% de sucesso. No estudo clínico de acompanhamento de 233 implantes dentários unitários de interface protética cone-parafuso Ankylos e controle de cinco anos observou-se afrouxamento em 1,3% dos pilares protéticos2.
Alguns autores16, em avaliações clínicas, descrevem que quando do uso de implantes de interface cônica, o Cone Morse diminuiu o problema de solturas de componentes protéticos e mostrou alto desempenho ao longo do tempo, alcançando 99% de sucesso em um período de 10 anos em restaurações unitárias. Outros23 avaliaram 307 implantes Cone Morse para reabilitação unitária em um período de acompanhamento de quatro anos, observando duas solturas de pilar protético (0,66%), com índice de sobrevida de 98,4%. Em estudos prospectivos23,24 com implantes Cone Morse por um período de cinco a seis anos, a soltura de componentes protéticos foi de 0,37%.
Conclusão
É notório que implantes de conexão externa têm seu valor histórico e indicativos de planejamento protético implantossuportado, principalmente em próteses fixas, porém, estudos vêm demonstrando a necessidade de rever alguns conceitos quanto às falhas biomecânicas e na instabilidade dos tecidos peri-implantares. Os sistemas de interface protética cônica vêm ao encontro dos anseios de se obter um equilíbrio entre as características biológicas e mecânicas dos implantes dentários.
ABSTRACT
Biomechanical study of prosthetic interfaces: A literature review / Implantology has been improved to enhance its biological and mechanical characteristics. However, the big challenge now is to offer rehabilitation treatment aesthetic, durable and enabling maintenance of surrounding structures such as bone and mucosa, where this balance depends on several factors among which the type of prosthetic interface. The first implants were developed by superimposing external hexagonal interface, however, several reports have described clinical complications that resulted in loosening of screws and even fractures implants and prosthetic components. To reduce these failures were developed mechanicals connections internal fitting, being hexagonal, triangular, octagonal or conical. With the advent and greater choice of interfaces for prosthetic rehabilitation planning it is necessary to better knowledge about their biomechanical characteristics and longevity. / Keywords / Dental implants. Biomechanics. Prosthesis failure.
Como citar este artigo: Santos AMT. Biomechanical study of prosthetic interfaces: A literature review. Dental Press Implantol. 2013 Oct-Dec;7(4):90-7.
>> O autor declara não ter interesses associativos, comerciais, de propriedade ou financeiros que representem conflito de interesse nos produtos e companhias descritos nesse artigo.
Endereço de correspondência: Angelo Marcelo Tirado dos Santos
E-mail: [email protected]